Fimosi e Craurosi Vulvare: la medicina rigenerativa che guarisce il Lichen Scleroatrofico.
Che cos’è il Lichen Scleroatrofico?
Nella donna
Il Lichen Scleroatrofico (o Scleroso) noto anche come “craurosi vulvare”, descritto per la prima volta nel 1888, è una dermatosi cutaneo-mucosa caratterizzata da modificazioni croniche del trofismo della maturazione epiteliale unitamente ad alterazioni del connettivo. Secondo altri si tratta di una malattia infiammatoria cronica che si manifesta con sclerosi, atrofia e ulcerazione dei tessuti coinvolti e porta alla formazione di esiti cicatriziali di varia entità accompagnati da sintomatologia più o meno invalidante. Interessa sia la cute sia le mucose.
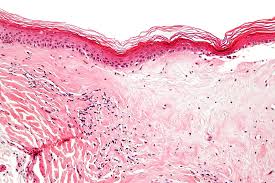
Nell’80% dei casi si localizza nella regione ano-genitale con una maggiore incidenza nel sesso femminile (rapporto 6 a 1).
Nell’area anogenitale sono interessate da tale patologia, principalmente, il clitoride e le piccole labbra; a seguire le grandi labbra e l’area perineale. Il Lichen Scleroso può manifestarsi a qualunque età anche se predilige il periodo peri e post-menopausale.
Nell’uomo
Le lesioni atrofiche possono portare non solo a fimosi serrata per stenosclerosi del prepuzio ma interessare estesamente il glande, il meato uretrale l’uretra dando luogo a stenosi uretrali complesse.
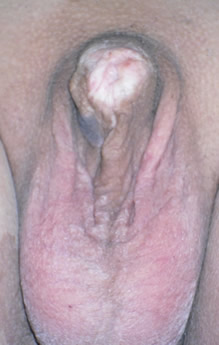
È vero che questa malattia viene spesso sottostimata oppure è mal diagnosticata?
Purtroppo è vero. Innanzitutto perché, riguardando parti intime, viene a lungo tenuta nascosta dai pazienti per una sorta di disagio interiore e imbarazzo. In altri casi viene interpretata come un’infiammazione aspecifica, o nelle donne in menopausa, come un problema correlato per cui viene spesso sottovalutato e tardivamente diagnosticato poichè si presenta in maniera subdola.
Quanto è diffusa questa patologia?
Si calcola che colpisca circa 1,7% della popolazione femminile. L’uomo ne è maggiormente soggetto alla fimosi con l’avanzare dell’età, ma la malattia può colpire anche i bambini.
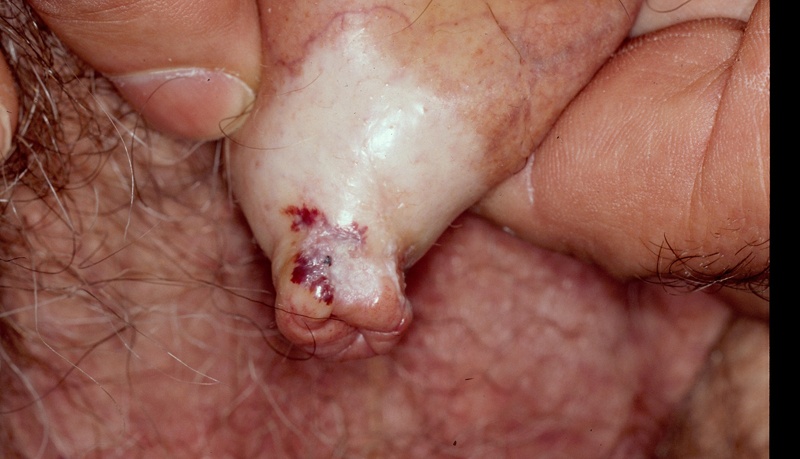
Si conoscono le cause?
Le cause non sono ad oggi del tutto chiare, ma si sono notate delle correlazioni con l’andamento ormonale, soprattutto nella donna, soprattutto dopo la menopausa e con l’iperattivitá del sistema immunitario.
Il Lichen Sclerosus non e’ contagioso, ossia non si trasmette da persona a persona.
Ricordiamo che il lichen fa parte delle precancerosi non obbligate, ovvero non tutti i pazienti affetti da tale malattia svilupperanno una forma neoplastica, tuttavia le statistiche dimostrano che il 6-10% delle forme gravi non trattate evolve in cancri vulvari. Per questo, oltre che per i fastidi che si originano la prevenzione e la cura del lichen vulvare possono e devono essere effettuati.
Quali sono i sintomi del lichen?
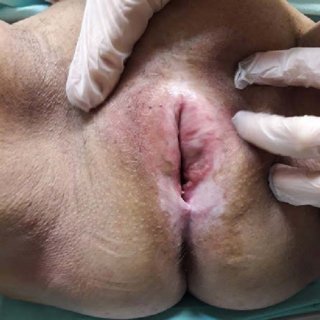
Il sintomo prevalentemente segnalato è il prurito, datante anche molto tempo; seguono il bruciore, il dolore spontaneo, la dispareunia (rapporti dolorosi o impossibili), la disuria (difficoltà alla minzione) e la secchezza cutaneo-mucosa con ragadi recidivanti. La vulva ha un colorito bianco madreperlaceo con superficie atrofica; le piccole labbra possono presentare vari gradi di atrofia fino alla totale fusione con incappucciamento del clitoride. Il vestibolo è rigido e sclerotico; l’introito vaginale appare ridotto al punto di non permettere talora l’esplorazione vaginale.
E nelle fasi avanzate?
La fibrosi può coinvolgere la regione peri-uretrale con dislocazione dell’uretra e causare la cosiddetta minzione vaginale. I tessuti così sclerotici vanno incontro a ulcerazione causando dolori e bruciori intensi. Chi ne è colpito percepisce un disagio progressivo.
Con quali conseguenze?
Soprattutto sulla qualità della vita. La sensazione dichiarata dai pazienti è di essere perennemente imbarazzati per l’improvvisa insorgenza del prurito/dolore e la percezione di non poterlo controllare. Ne risente anche il rapporto di coppia: i rapporti sessuali sono compromessi e associati ad ansia. Quando i sintomi peggiorano, anche i vestiti diventano causa di dolore cosi come le più normali manovre di igiene intima.
Quali sono le terapie più efficaci?
-
FARMACI TOPICI
I corticosteroidi ultrapotenti rappresentano la prima linea di terapia per i pazienti affetti da LSA. Tuttavia, nonostante siano efficaci, gli effetti avversi di un loro utilizzo a lungo termine sono ben noti sebbene rari, pertanto il trattamento viene effettuato per periodi limitati.
Gli inibitori topici della calcineurina (pimecrolimus e tacrolimus), hanno un ruolo controverso e sono proposti nei pazienti che non possono utilizzare gli steroidi o che presentano controindicazione all’uso degli stessi.
La Vitamina E svolge un’azione elasticizzante, antiossidante ed antiinfiammatoria e non presenta effetti collaterali a breve e a lungo termine.
I retinoidi topici sono utilizzate soprattutto nelle forme ipercheratosiche con risultati contrastanti e possono essere poco tollerati perché irritanti. -
FARMACI SISTEMICI
I corticosteroidi vengono utilizzati in alcuni casi di LSA estremamente severi.
Recentemente sono stati utilizzati integratori a base di estratti di avocado, soia e vitamina E singoli o in associazione in quanto svolgono un’azione antiinfiammatoria, antiossidante ed elasticizzante. I retinoidi sono stati utilizzati in passato con tassi di risposta variabili ma il loro utilizzo nelle donne in età fertile è sconsigliabile per il rischio elevato di teratogenicità.

-
CHIRURGIA
La chirurgia nella donna
È riservata a pazienti con lesioni tumorali associate o per la correzione di alterazioni funzionali causate da cicatrici destruenti. La ricostruzione chirurgica tradizionale (sbrigliamento delle aderenze, innesti e lembi cutanei) aggiunge cicatrici a tessuti già fortemente compromessi, non ha effetto sulla fibrosi ed è a rischio di recidive.La chirurgia nell’uomo
La circoncisione negli uomini può essere considerata nelle forme lievi o moderate, con malattia limitata al prepuzio ed al glande, poiché non sono presenti tuttora dati di una risoluzione clinica a lungo termine e per il rischio di recidiva in caso di trattamento in fase avanzata.
-
TERAPIA RIGENERATIVA CON CELLULE STAMINALI E FATTORI DI CRESCITA PIASTRINICI (PRP)
La terapia rigenerativa si basa sulla presenza, nei tessuti adulti, di cellule staminali mesenchimali ad alto potenziale proliferativo, in grado di rinnovarsi generando tipi cellulari specializzati che costituiscono i vari tessuti e organi. In particolare, nel tessuto adiposo si trovano cellule con capacità riparative e azione paracrina: le cellule mesenchimali adulte di derivazione adiposa.
L’impiego clinico principale è nella rigenerazione di tessuti danneggiati da radioterapia, cicatrici atrofiche di varia natura ed esiti di ustione. Dall’altro canto il PRP (plasma ricco di piastrine) è costituito da piastrine ad alta concentrazione, ricche di fattori di crescita (PDGF, EGF, IGF e TGF-β) che vengono progressivamente liberati nei tessuti dai loro granuli in seguito alla loro fisiologica attivazione; è stato ampiamente dimostrato, sia in vivo che in vitro, che tali fattori stimolano la rigenerazione tissutale e modulano la risposta infiammatoria locale.Le proprietà rigenerative dell’associazione tra innesto adiposo autologo e PRP autologo hanno lo scopo di riparare gli esiti cicatriziali e ulcerativi di questa patologia cronica e invalidante.
In cosa consiste l’intervento?
Avviene in anestesia locale generalmente in regime ambulatoriale. Dura circa 60 minuti e il paziente può lasciare lo studio dopo 1 ora di osservazione. Mezz’ora prima dell’intervento viene prelevato un piccolo quantitativo di sangue del paziente per ottenere il PRP mentre durante l’operazione si preleva una siringa di tessuto adiposo (in genere dall’addome sottombelicale) con la sua frazione vascolostromale ricca di cellule staminali multipotenti (vedi figura).
Tale preparato viene iniettato nelle mucose e nella cute interessate dal Lichen insieme al PRP ottenuto dalla centrifugazione del sangue intero del paziente.
Il razionale dell’impiego non trasfusionale di concentrati piastrinici deriva dall’elevato potenziale biologico delle piastrine in grado di produrre fattori di crescita che favoriscono la riparazione e rigenerazione tissutale stimolando la secrezione di collagene e matrice extracellulare e modificando la risposta infiammatoria con effetto antibatterico.
Quando si possono constatare i primi risultati?
Già dopo 2 settimane si assiste a un miglioramento dei sintomi e dell’aspetto dei tessuti trattati. Dopo 2 mesi si svolge una visita di controllo e si rivaluta se necessario proseguire l’iter ricostruttivo, che può richiedere più di un trattamento.
Ci sono lavori clinici in letteratura?
Una sperimentazione clinica molto interessante con trattamento esclusivo con PRP per infiltrazione locale è stata fatta dopo approvazione del Comitato di Bioetica della ASL 10 di Firenze, presso la Chirurgia Ambulatoriale dell’Ospedale Santa Maria Annunziata (Servizio di Colposcopia e Patologia Vulvare) in regime totalmente ambulatoriale.

“Dopo l’infiltrazione vulvare tutte le pazienti hanno potuto lasciare l’ambulatorio e tornare in breve tempo alle loro attività. Il follow-up prevede una vulvoscopia ogni 4/6 mesi. Nel corso del trattamento con Plasma Ricco di Piastrine, e maggiormente a fine ciclo, si è osservato una scomparsa quasi totale della sintomatologia pruriginosa e della sensazione di secchezza cutaneo-mucosa; è anche nettamente diminuito il dolore spontaneo con parallelo miglioramento/ripresa dell’attività sessuale. La compliance delle pazienti è da considerarsi buona/ottima con netto miglioramento della qualità di vita sessuale e di relazione. Ispettivamente la cute vulvare appariva più elastica e soffice, riacquisendo un colorito roseo simile alla normalità; il vestibolo risultava meno rigido e sclerotico con l’introito vaginale più compiacente.
In base alla nostra sperimentazione, ancora in corso con sempre nuovi arruolamenti – dicono i medici che hanno fatto questo lavoro di ricerca clinica- si può affermare che i fattori di crescita di origine piastrinica appaiono un nuovo e intrigante presidio terapeutico nel trattamento del Lichen Scleroso Vulvare; ci conforta in questo l’ottima compliance delle pazienti, sia nel percorso terapeutico che nel follow-up, unita al basso costo e alla sicurezza della terapia (donazione autologa). L’effettuazione della metodica in completo regime ambulatoriale è un ulteriore vantaggio da non sottovalutare.”
Ad oggi, una terapia risolutiva per il Lichen Scleroatrofico non è ancora disponibile. Se il gold standard terapeutico è rappresentato dalla somministrazione degli steroidi topici, è pur vero che la natura cronica della patologia ne limita l’utilizzo a lungo termine a causa degli effetti avversi. Quindi un regime terapeutico che si mostri efficace, sicuro ed individuale, come l’utilizzo contemporaneo dei fattori di crescita piastrinici e delle cellule staminali di derivazione adiposa costituisce verosimilmente un vantaggio per il fatto che il maggior apporto di elementi in grado di rigenerare dei tessuti gravemente alterati può consentire di raggiungere risultati ancora migliori di quelli già lusinghieri ottenibili con il solo PRP, nell’ottica di una risposta più completa ad una malattia ancora oscura ma che oggi può essere brillantemente controllata.

